Fibromul osifiant periferic: raport clinic. 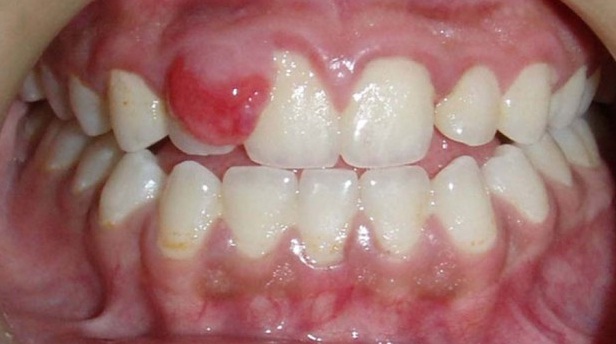
Originally published in Compendium, an AEGIS publication.
Peripheral Ossifying Fibroma: A Clinical Report by Sharma
Shivani, MDS;Sharma Anamika, MDS; and Srinivas Sulugodu Ramachandra, MDS.
Originally published in Compendium of Continuing
Education in Dentistry 32(5), June 2011. Copyright © 2011 to AEGIS
Communications. All rights reserved
Rezumat
Fibromul osifiant periferic (peripheral ossifying fibroma,
POF) este o proliferare gingivală solitară frecventă, considerată să provină
din corionul gingival, periost şi ligamentul parodontal. Sinonimele frecvent
utilizate pentru POF includ granulomul fibroblastic calcifiant, fibromul
periferic cu calcificare, fibromul cementifiant periferic şi epulisul fibros
calcifiant sau osifiant.
Întrucât este posibilă confundarea POF cu granulomul
piogenic, granulomul periferic cu celule uriaşe sau cu tumorile odontogene,
examenul histopatologic este esenţial pentru stabilirea unui diagnostic exact
şi este important diagnosticul diferenţial, datorită tendinţei de recidivă a
POF.
Acest articol prezintă un caz de fibrom osifiant periferic
la o pacientă în vârstă de 15 ani, alături de caracteristicile clinice,
histopatologice şi radiologice şi detaliile terapeutice.
Fibromul osifiant periferic (POF) reprezintă tumefierea
non-neoplazică a gingiei, clasificată ca leziune inflamatorie hiperplazică
reactivă.1 O dezvoltare gingivală frecventă, observată în mod tipic la nivelul
papilei interdentare se consideră că ar constitui aproximativ 9% din toate
proliferările gingivale.
Femeile sunt mult mai frecvent afectate decât bărbaţii, iar
maxilarul anterior este cea mai prevalentă locaţie implicată.2 Majoritatea
leziunilor apar în cursul celei de-a doua decade de viaţă a unei persoane, cu o
incidenţă în scădere în anii ulteriori.3
Deşi se relatează că pot atinge dimensiuni de peste 6 cm,
POF au uzual diametrul sub 1,5 cm, iar diagnosticul poate fi stabilit prin
examinare clinică şi biopsie.4 Histologic, această maladie este o masă
necapsulată de ţesut conjunctiv fibro-celular cu calcificări şi/sau os matur
distribuite aleator.3
Etiologia POF este neclară. Trauma sau factorii iritanţi
locali, precum placa, tartrul, microorganismele, forţele masticatorii,
protezele cu adaptare defectuoasă şi restaurările de slabă calitate sunt toate
cunoscute pentru capacitatea de a precipita dezvoltarea POF.5 După eliminarea
factorilor etiologici locali, tratamentul preferat este excizia chirurgicală.6
Prezentare de caz
O pacientă în vârstă de 15 ani este îndrumată către
specialistul parodontolog cu acuza principală de proliferare gingivală
nedureroasă în raport cu dinţii frontali superiori de partea dreaptă.
Tumefierea a debutat sub forma unui mic nodul ce a progresat treptat spre
dimensiunea actuală într-un interval de 15 zile. Pacienta nu a oferit niciun
istoric de traumatism, leziune, impactare alimentară şi nu s-a constatat niciun
istoric medical semnificativ.
O examinare intraorală a evidenţiat la nivelul gingiei o
deformare nodulară sesilă bine delimitată, nesensibilă, fermă, focalizată,
dezvoltată din papila localizată între incisivii maxilari de partea dreaptă
central şi lateral, cu acoperirea coroanei incisivului lateral superior. Masa
de formă ovală avea dimensiuni de 2,5×3 cm, cu o culoare roz-roşiatică, cu
suprafaţa netedă şi margini bine delimitate (fig. 1). S-a notat sângerarea la
sondare. Radiografia retroalveolară a incisivilor superiori drepţi nu a
evidenţiat implicaţie osoasă subiacentă (fig. 2). Clinic, diagnosticul
diferenţial a inclus granulomul piogenic, fibromul odontogenic periferic,
fibromul şi granulomul periferic cu celule gigantice. Pentru proliferarea
tisulară s-a stabilit un diagnostic provizoriu de granulom piogenic.
Pacienta a fost instruită pentru metodele de igienă orală şi
s-a efectuat profilaxia orală. După 2 săptămâni, masa tisulară s-a excizat
conservator pentru a preveni dezvoltarea unui defect gingival major la nivelul
maxilarului anterior, etapă urmată de planare radiculară şi chiuretaj (fig. 3).
Ţesutul excizat a fost trimis pentru examinarea histopatologică şi aria a fost
suturată cu fir de mătase 3-0 (fig. 4). La 1 săptămână s-au îndepărtat firele
de sutură, vindecarea fiind satisfăcătoare (fig. 5). La controlul de 6 luni nu
s-a observat recidiva proliferării (fig. 6).
Histologic proba a obiectivat epiteliu scuamos stratificat
paracheratinizat şi ţesut conjunctiv subiacent, compus din fibre de colagen şi
fibroblaşti înghesuiţi. Ariile mai profunde au indicat prezenţa unor regiuni
calcificate neregulate multiple şi cu stimulare osteoblastică. S-a observat o
distribuţie sub formă de pete a celulelor inflamatorii cronice (fig. 7).
Histologic, proba a fost sugestivă pentru fibrom osifiant periferic/fibrom
calcifiant periferic. Pe baza rezultatelor clinice şi histologice, leziunea a
fost diagnosticată ca POF.
Discuţii
Fibromul osifiant apare preponderent la nivelul oaselor
cranio-faciale şi se clasifică, în general, în două tipuri: central şi
periferic.7 Tipul central al fibromului osifiant se dezvoltă din membrana endoosoasă
sau ligamentul parodontal (PDL) adiacent apexului radicular şi se extinde
dinspre cavitatea medulară a osului. Pe de altă parte, tipul periferic prezintă
un raport continuu cu PDL, apărând exclusiv la nivelul ţesuturilor moi ce
acoperă procesul alveolar.
Motivele pentru care POF are ca origine PDL includ
următoarele: apariţia exclusivă a POF la nivelul gingiei (papila interdentară);
proximitatea leziunii gingivale faţă de ligamentul parodontal; prezenţa
fibrelor de oxitalan în matricea mineralizată a câtorva leziuni; distribuţia în
funcţie de vârstă, care este invers proporţională cu numărul dinţilor
permanenţi pierduţi; şi răspunsul fibrocelular în POF, care este similar cu
celelalte leziuni gingivale reactive de origine PDL.8
POF este o leziune destul de frecventă, constituind în jur
de 1-3% din leziunile orale biopsiate în diferitele studii.2,4,9 Clinic POF se
prezintă sub forma unei mase nodulare exofitice, sesile, cu suprafaţa netedă,
roz sau roşie; totodată mai rar se dispune pe un pedicul.10 Aproximativ 60% din
POF apar la femei, cu predilecţie la maxilar9 şi peste 50% din toate cazurile
apar în regiunea incisivo-canină.11 În unele cazuri s-a relatat migraţia
dinţilor cu distrucţie osoasă interdentară.12 Radiologic, în vasta majoritate a
cazurilor nu se vizualizează implicare osoasă subiacentă aparentă. În rare
ocazii pare să existe o eroziune osoasă superficială.13 În cazul de faţă nu s-a
remarcat implicare osoasă subiacentă.
În timp ce etiologia POF este neclară, hiperplazia
inflamatorie cu origine în PDL superficial este considerată un factor cauzal al
POF.4 Orkin şi Amaidas14 au sugerat că proliferarea excesivă a ţesutului
conjunctiv fibros matur este un răspuns la leziunea gingivală sau iritaţiile
gingivale, tartrul subgingival sau un corp străin cantonat în şanţul gingival
şi la dispozitivele şi restaurările dentare. În plus, factori precum o
predilecţie crescută la sexul feminin şi o incidenţă de vârf în a doua decadă a
vieţii sugerează influenţele hormonale.9 Patogeneza POF rămâne controversată.
Iritaţia cronică a membranei periostale şi parodontale cauzează metaplazia
ţesutului conjunctiv, care iniţiază formarea osului sau calcificarea
distrofică.14Prasad şi colab.15 au observat că, în anumite cazuri, POF se poate
dezvolta iniţial ca un granulom piogenic care este supus ulterior maturării şi
calcificării fibroase. În cazul de faţă, placa şi tartrul, alături de
influenţele hormonale datorate vârstei şi sexului pacientei pot constitui cauza
proliferării gingivale.
Diagnosticul diferenţial clinic pentru creşterea gingivală
include fibromul, granulomul periferic cu celule gigantice, granulomul
piogenic, fibromul odontogenic periferic şi fibromul osifiant periferic (tabel
1).13 Diagnosticul definitiv al POF este confirmat prin evaluarea histologică a
probei de biopsie.6 Histologic, trăsătura-cheie a acestei leziuni este
reprezentată de masa celulară de ţesut conjunctiv în exces, conţinând un număr
mare de fibroblaşti robuşti, proliferativi, îmbinaţi de la un capăt la altul
într-o stromă fibrilară delicată.13 Buchner şi colab3 au constatat că ţesutul
mineralizat observat în POF poate fi de trei tipuri:
1. os care
poate fi împletit sau lamelar înconjurat uneori de osteoid sau care poate avea
formă trabeculară;
2. material
similar cementului care apare sub formă de corpuri sferice asemănătoare
cementului sau corpuri eozinofilice mari acelulare rotunde-ovalare, care par a
fuziona pentru a forma insule cu forme şi dimensiuni variate;
3. calcificări
distrofice, care pot varia de la ciorchine mici de granule bazofilice fine sau
mici globule până la mase largi, solide, neregulate. Suprafaţa POF prezintă fie
un strat intact, fie, mai frecvent, un strat ulcerat de epiteliu scuamos
stratificat.
Ocazional, se vor observa regiuni care conţin celule
gigantice multinucleate, cu ţesutul înconjurător, care se vor asemăna
considerabil cu unele arii ale granulomului periferic cu celule gigantice.13
Excizia chirurgicală este opţiunea terapeutică preferată
pentru POF.13 Rata de recidivă a POF este crescută, variind de la 7% la 45%4 ,
ce poate reflecta tehnica şi filozofia managementului chirurgical. Neville şi
colab11 au sugerat ca leziunea să fie eliminată inferior spre periost, iar
dinţii adiacenţi să fie detartraţi pentru a îndepărta orice factor iritativ.
Aceasta va ajuta la reducerea ratei de recidivă. În plus, trebuie eliminat
orice factor iritant identificabil, precum un dispozitiv dentar cu adaptare
defectuoasă sau o restaurare cu suprafaţa rugoasă.16 Totuşi,Walters şi colab16
au afirmat că excizia totală a leziunii în regiunea maxilară frontală poate
conduce la un defect gingival dezagreabil, exceptând cazurile în care se fac
eforturi adecvate pentru a repara defectele periostale. Pentru a rezolva acest
defect şi pentru a minimiza îngrijorările estetice ale pacientului se pot
folosi diferite tehnici chirurgicale, precum lamboul poziţionat lateral, sau
lamboul cu grosime totală sau parţială, grefă de ţesut conjunctiv subepitelial
sau lamboul poziţionat coronar.
Concluzii
În concluzie, o masă de ţesut moale cu dezvoltare lentă şi
pete calcificate în regiunea anterioară a cavităţii orale la adulţii tineri sau
la copii ar trebui să ridice suspiciunea unei leziuni gingivale reactive precum
POF. Examenul histopatologic este esenţial pentru diagnosticul exact. Odată
diagnosticat, POF trebuie tratat prin excizie totală, pentru a preveni
recidiva. 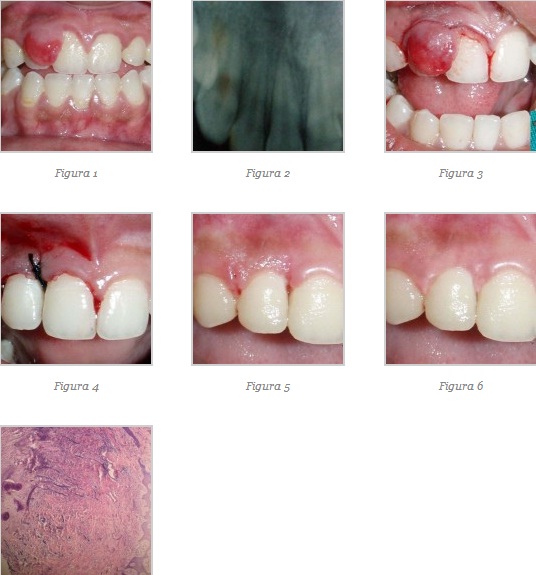
Sursa: Revista Actualitati Stomatologice
|